|





| |

Apuntes:
PROGRAMA DE SALUD EN LA DIABETES
Profesor:
Nicanor Aniorte Hernández.

PROGRAMA DE
SALUD EN LA DIABETES
Sumario de Contenidos:
1. Diabetes.
Definición y clasificación,
causa y factores de riesgo.
2. Criterios
diagnósticos.
3.
Actuación de
enfermería.
Consulta de
Enfermería.
4. Tratamiento.
Educación diabetológica, dieta, ejercicio físico, fármacos (insulinas),
Complicaciones (hipergucemia e hipoglucemia), Pie diabético.
5. Bibliografía.

1. DIABETES.
La Diabetes Mellitus (DM) es una de las enfermedades crónicas
más importantes en Atención Primaria (A.P.) tanto por su relevancia clínica como
epidemiológica, representando un problema personal y de salud pública de grandes
proporciones.
La prevalencia
de la Diabetes tipo 2 (DM2) se estima en torno al 6% de la población, mientras
que la de la diabetes tipo 1 (DM1) es del 0,2%. La Diabetes Gestacional (DG)
ocurre en el 2-6 % de todos los embarazos.
El 90-95% de
los diabéticos padecen una DM2. Esto supone la presencia en la Comunidad
Valenciana de aproximadamente 300.000 personas con DM2 y más de 10.000 con DM1.
En España, los estudios realizados indican una prevalencia de DM conocida de 2,8-6,9% (esto supone 2.182.500 diabéticos, aunque hay autores que elevan esta
cifra a los 4 millones), existen por lo menos 30 millones de diabéticos en el
mundo y el número de casos nuevos aumenta rápidamente, a medida que asciende el
promedio de vida del hombre, cambia su manera de vivir y mejora la detección de
esta enfermedad.
Existe un
significativo aumento de la prevalencia con la edad, alcanzándose cifras entre
el 10-15% en la población mayor de 65 años y del 20% si se considera sólo a
los mayores de 80 años. La OMS calcula que esta tasa sufrirá un incremento en el
ámbito mundial del 122% en el 2.025.
La incidencia de la
DM1 es de 10-17 casos/100.000
habitantes/año y para la DM2 de
60-150 casos/100.000 habitantes/año
(Estudio Goday, Serrano-Rios
1994)
Definición y Clasificación.
La diabetes es un estado de hiperglucemia crónica, debido a
una deficiencia de la hormona insulina que segregan las células beta de los
Islotes de Langerhans del páncreas en respuesta al aumento de los niveles de
glucosa en la sangre. Este desequilibrio origina alteraciones en el metabolismo
de carbohidratos, proteínas y lípidos, las cuales se manifiestan por varios
signos y síntomas característicos (sed intensa, micción profusa, pérdida de
peso, etc.) y cuya evolución natural se acompaña de alteraciones progresivas en
los vasos capilares del riñón y de la retina, lesiones de los nervios
periféricos y arteriosclerosis.
La Asociación
Diabetes Americana (ADA) define la DM como “Un grupo de enfermedades metabólicas
caracterizadas por hiperglicemia resultante de defectos en la secreción
insulínica, en la acción de la insulina o en ambos”.
La diabetes es un desorden del metabolismo (proceso que
convierte el alimento que ingerimos en energía). La hormona insulina es el
factor más importante en este proceso. Durante la digestión se descomponen los
alimentos para crear glucosa, la mayor fuente de combustible (energía)
para el organismo,
esta glucosa pasa a la sangre, donde la insulina le permite entrar en las
células. En personas con diabetes, uno de los dos componentes de este sistema
falla, o bien
-
El páncreas
no produce insulina, generalmente por una destrucción autoinmune de la
célula beta pancreática, Diabetes Tipo I; o bien
-
Hay un déficit
relativo de producción de insulina o las células del cuerpo no responden a
la insulina que se produce, es la Diabetes Tipo II.
Tabla 1. Clasificación diabetes: (ADA 1997, asumida por la OMS 1998 y publicada
por la Conselleria de Sanidad Generalitat Valenciana, Guía diabetes 2004)
|
Diabetes Mellitus
Tipo
1
(5-10%
de los casos de DM) |
Autoinmune (>90%). Causada por una destrucción autoinmune de la célula
beta pancreática. Existe positividad frente a islotes pancreáticos (ICAs),
anticuerpos contra la tirosinfosfatasa (IA-2), anticuerpos antinsulina (lAAs),
anticuerpos antidescarboxilasa del ácido glutámico (GAD65). Se asocia a
presencia de antígenos del sistema HLA (DR3 y DR4)
•
Suele
debutar antes de los 30 años, pero puede ocurrir a cualquier edad,
(incluso en ancianos)
•
La tasa
de destrucción de la célula beta es variable, pudiendo ser rápida en
algunos individuos (principalmente niños) y lenta en otros (Latent
autoinmune diabetes in adults - LADA)
•
El
comienzo suele ser de forma brusca, con cetoacidosis, en niños y
adolescentes. Puede acentuarse en presencia de infección o estrés.
•
En
algunos individuos, principalmente adultos, puede mantenerse suficiente
función residual de la célula beta, previniéndose durante años la
aparición de cetoac¡dosis. Con el tiempo serán insulino dependientes.
•
Puede
asociarse a otras alteraciones autoinmunes, tales como enfermedad de
Graves, tiroiditis de Hashimotto, enfermedad de Addison, vitíligo y
anemia perniciosa.
Idiopática (<10%). Existe un fuerte factor hereditario, pero no está
mediada por auto- inmunidad. Es posible la cetoacidosis. La necesidad
absoluta de Insulina puede ser muy variable. |
|
Diabetes Mellitus
Tipo 2
(90-95%
de los casos de DM) |
•
Puede
ocurrir a cualquier edad, aunque habitualmente aparece después de los 40 años.
•
Condicionada por la presencia simultánea, en mayor o menor proporción,
de insulino-resistencia y déficit de secreción insulínica.
•
Se
asocia en el 80% de los casos con obesidad, preferentemente de
predominio abdominal. Frecuentemente forma parte del síndrome
plurimetabólico (Hiperinsulinismo - obesidad - hipertensión - dislipemia -
DM2)
•
El
comienzo es insidioso.
•
Existe
resistencia a la cetoacidosis, aunque pueden aparecer en situaciones de
estrés o infección.
•
Puede
ser insulinorrequiriente.
•
Está
frecuentemente asociada con una fuerte predisposición genética,
compleja, no aclarada y poligénica. |
|
Otros Tipos específicos |
Diabetes causada por otras etiologías identificables:
•
Defectos genéticos en la función de la célula beta.
•
Defectos genéticos en la acción de la insulina.
•
Enfermedades del páncreas exocrino.
•
Endocrinopatías.
•
Fármacos y drogas.
•
Infecciones.
•
Formas
poco frecuentes de diabetes relacionadas con procesos inmunes.
•
Otros
síndromes genéticos. |
|
Diabetes Gestacional |
•
Es la
Diabetes que comienza o se diagnostica por primera vez en el embarazo.
•
En el
postparto la tolerancia a la glucosa puede normalizarse, y es necesaria
la reevaluación a las 6 semanas postparto con TSOG. |
Diabetes Insípida: A pesar de tener este nombre, la
diabetes insípida no se relaciona ni con la diabetes tipo 1 ni con la diabetes
tipo 2. Es causada por un problema del hipotálamo al no producir suficiente
vasopresina u hormona antidiurética (ADH) o por una incapacidad de los túbulos
renales para responder a dicha hormona, puede ser familiar, idiopática o
nefrogenética. Cursa con poliuria y polidipsia, los pacientes además presentan
sequedad en la piel y deshidratación. El comienzo puede ser espectacular y
brusco, y la diuresis excede a veces los 10 litros en 24 horas, el paciente se
encuentra bien a excepción de las molestias por las frecuentes micciones y la sed
constante. Es mucho menos común que la DM. Analíticas de orina y de sangre
determinaran el caso.
2. CRITERIOS DIAGNÓSTICOS.
El diagnostico
de la diabetes se confirma mediante pruebas de tolerancia a la glucosa y
análisis de orina, junto con la valoración de historia clínica.
Medición de
glucemia en sangre.
No está
indicado el cribado poblacional, este sólo se realizará en individuos de riesgo
y embarazadas.
-
Individuos
de riesgo: son aquellos en los que se presentan antecedentes familiares de
diabetes, obesidad, hipertensión, síntomas de diabetes: micción profusa,
polifagia (continua necesidad de comer), polidipsia (sed intensa) y pérdida
de peso.
-
Embarazadas se realizará el Test de O´Sullivan, no siendo
necesario realizarlo en embarazos de bajo riesgo (mujer menor de 25 años,
con normopeso y sin otros factores de riesgo)
Criterios de diagnóstico de Diabetes Mellitus:
La Diabetes Mellitus se puede diagnosticar por tres métodos distintos, y cada
una de ellos debe confirmarse, en los días subsiguientes, por cualquiera de los
otros dos métodos:
-
Glucemia basal en plasma venoso igual o superior a 126 mg/dl.
-
Glucemia al azar en plasma venoso igual o superior a 200 mg/dl en presencia
de síndrome diabético (poliuria, polifagia, polidipsia, pérdida inexplicable
de peso)
-
Glucemia en plasma venoso igual o superior a 200 mg/dl a las 2 horas, tras
sobrecarga oral de 75 gramos de glucosa.
Criterios de diagnóstico de homeostasis alterada de la glucosa:
-
Glucemia Basal Alterada (IFG: Impaired Fasting Glucose): se diagnostica con
la glucemia basal: los niveles de glucemia basal no cumplen los criterios de
diabetes pero son lo suficientemente altos como para que no puedan
considerarse normales.
-
Glucemia basal < 126 mg/dl pero >= 110 mg/dl.
-
Tolerancia alterada a la glucosa (TAG) se diagnostica con sobrecarga oral de
75 gramos de glucosa.
-
Glucemia basal en plasma venoso inferior a 126 mg/dl y glucemia a las 2
horas de la SOG entre 140 y 199 mg/dl.
Test O´Sullivan y Mahan.
Test de despistaje de diabetes gestacional a realizar en embarazadas a las 24-28
semanas de gestación. Se repetirá si hay factores de riesgo asociados a las 32 a
34 semanas. Consiste en la administración de 50 gr. de glucosa por vía oral y
medición de la glucosa en sangre a la hora (durante dicho periodo la embarazada
permanecerá en reposo). El test se considera negativo si la glucemia a la hora
es inferior a 140 mg/dl (7,8 mmol/l) y positivo si es superior a 140 mg/dl, en este
último caso se realizará curva de glucemia.
Curva tolerancia de glucosa.
Es la sobrecarga oral con 100 gr. de glucosa y la medición posterior de sus
niveles en sangre. Se considerará positiva si el nivel de glucosa en sangre a
las dos horas es superior a 140 mg/dl (7,8 mmol/l).
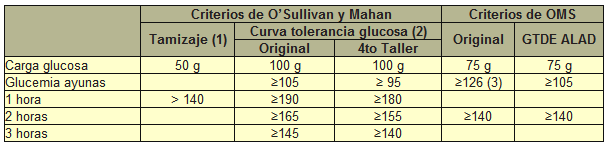
Para valorar el control glucémico a largo plazo, el mejor
método es la determinación de la Hemoglobina Glicosilada o
Glucosilada.
La hemoglobina es una proteína que se encuentra dentro de los glóbulos rojos de
la sangre y se ocupa del transporte de oxígeno, el cual lo toma a nivel pulmonar
y lo transporta al resto de células y tejidos del organismo. El porcentaje de
proteína unida a la glucosa es lo que se denomina hemoglobina glicosilada (HbAc1).
La hemoglobina glicosilada tiene varias fracciones (HbAc1a, HbAc1b, y HbAc1c) y, de
ellas, la más estable, la que tiene una unión con la glucosa más específica es
la fracción HbAc1c. La medición de su porcentaje indica cual ha sido la cantidad
media o promedio de glucosa circulante los 2-4 meses previos (vida media de las
moléculas de hemoglobina). La prueba no varia por la ingesta de alimentos, el
ejercicio físico o el estrés, y puede realizarse en cualquier momento del día
sin estar en ayunas. Su frecuencia de medición deberá analizarse
individualmente. Por norma, se recomienda realizarla al menos dos veces al año
en diabetes tipo 2 y de tres o cuatro veces con diabetes tipo 1, aunque será
necesario una mayor frecuencia cuando no se tiene controlado el nivel de
glucemia o cuando se realizan cambios en el tratamiento y es necesario un
estricto control.
3.
ACTUACIÓN DE ENFERMERÍA.
En los
diabéticos ya diagnosticados y tratados, la estrategia de seguimiento a
realizar por el personal de enfermería incluye:
-
Controles
periódicos de glucemia y factores de riesgo (TA, peso, etc)
-
Actividades
educativas, con los siguientes contenidos:
-
Dietética en la diabetes.
-
Autocontrol en cuanto a determinaciones de glucemia y administración de
insulina, con supervisión de las mismas.
-
Actitud
en situaciones de hipo e hiperglucemia.
-
Educación sobre el ejercicio físico.
-
Detección de complicaciones.
-
Aspectos de la vida diaria e higiene.
-
Cuidado e
higiene de pies y boca.
Los pacientes
diabéticos necesitan un fuerte apoyo emocional y recibir las instrucciones
precisas para aceptar el diagnostico, comprender la enfermedad y saber
autoadministrarse la medicación, deben conocer las restricciones dietéticas
imprescindibles, los signos previos al coma (inquietud, sed, sequedad, calor cutáneo
pulso rápido, olor a frutas en su aliento y nauseas) y de hipoglucemia (cefalea,
nerviosismo, diaforesis, pulso filiforme y palabra arrastrada), también deben
saber analizar el contenido de glucosa en sangre y orina.
Es importante
que eviten las infecciones, cuiden los pies, lleven siempre azúcar y utilicen
una correcta técnica para su automedicación.
Consulta de enfermería. Las visitas de enfermería se
realizarán en función de las necesidades del proceso educativo y el grado de
control metabólico. Según los protocolos de actuación de la Conselleria de
Sanidad, la actuación y control de la enfermera comprende las siguientes
actividades y frecuencias:
I. Valoración
inicial:
-
Valoración
de las necesidades básicas: alimentación, síntomas de hiperhipoglucemia,
higiene, tabaquismo, etilismo y ejercicio.
-
Exploración: Peso e IMC, examen de los pies, tensión arterial (decúbito y
ortostatismo), glucemia capilar, examen de las zonas de punción y evaluación
de autoanálisis y autocontrol.
-
Evaluación
del cumplimiento farmacológico.
-
Plan
terapéutico no farmacológico: iniciación, seguimiento y evaluación de los
niveles de educación para la salud.
II.
Periodicidad de las visitas de enfermería:
-
Tratados con insulina, de 6 a 8 visitas al año.
-
Tratados con antidiabéticos orales, 4 visitas al año.
-
Tratados únicamente con dieta, 2 visitas al año.
III. Valoración del seguimiento. Se
realizarán de acorde a los periodos de tiempo antes expuestos, con las
siguientes actividades:
-
TA/FC,
Peso/IMC.
-
Determinación de la glucemia.
-
Cumplimiento dieta.
-
Cumplimiento ejercicio.
-
Cumplimiento farmacológico.
-
Valoración
del autocontrol.
-
Intervenciones educativas.
-
Investigar
hipoglucemias.
-
Control
tabaquismo.
IV. Criterios
de remisión a consulta médica
-
Remisión a
consulta a demanda: episodios de hipoglucemia o efectos adversos a
medicamentos
-
Remisión a consulta no demorable: si tres glucemias
sucesivas entre 200-400 mg/dl, una >400 mg/dl, cetosis o algún problema
intercurrente.
-
Remisión a
consulta programada: Cada 6-12 meses según protocolo, para valoración.
Cuando la visita corresponda con la realización de ECG o analítica, se
remitirá cuando esté ya efectuada.
4.
TRATAMIENTO.
-
Educación diabetológica:
La educación tiene como objetivo proporcionar información y el
adiestramiento necesario que permita a la persona diabética
responsabilizarse del tratamiento y del control de su enfermedad.
La educación diabetológica es la medida terapéutica con mayor impacto en la
reducción de complicaciones, comas diabéticos, días de hospitalización y
amputaciones de miembros, por ello deben implicarse todos los profesionales
del equipo.
• La
educación individual será la más adecuada como primer acercamiento al
paciente en el momento de diagnóstico o en el primer contacto con el
equipo de salud, y también como educación continuada durante toda la
vida. Se utilizará como método educativo la entrevista.
• La
educación grupal es un método complementario a la educación individual y
se utilizará en fases posteriores. El grupo puede actuar de importante
motivador y reforzador. Se utilizará como métodos educativos: charlas,
talleres o grupos de discusión.
|
Nivel básico |
Nivel medio |
Nivel óptimo |
|
Explicar enfermedad
Plan
dietético
Técnica
de inyección de insulina
Tratamiento farmacológico
Hipoglucemias
Abandono del tabaco |
Higiene
cuidados de pies y boca
Ejercicio
Autoanálisis |
Autocontrol
Complicaciones tardías
Situaciones especiales
Utilización del glucagón |
-
Tabaco. El objetivo de
control será el abandono del hábito tabáquico y la actitud terapéutica será
preguntar sobre el consumo de tabaco, la fecha y la edad de inicio y si ha
dejado alguna vez de fumar. Para investigar el Grado de Motivación para
abandonar el tabaco se utiliza el Test de Rischmon y para conocer el Grado
de Dependencia el Test de Fagerström.
-
Dieta: Es un pilar
fundamental en el manejo de la DM y será la única intervención necesaria en
muchas ocasiones. Los objetivos de la alimentación serán: proporcionar un
buen estado nutricional, conseguir niveles óptimos de glucemia y lípidos
(dieta equilibrada), distribución adecuada de las comidas (tres comidas
principales al día y tres suplementarias al día), intercambio de alimentos e
intentar conseguir un peso corporal razonable. El cálculo de las necesidades
calóricas se realizará según la actividad del paciente.
Insulinas.
Constituye el
único tratamiento para la DM tipo1 y DM tipo2 cuando no se controla con otras
medidas farmacológicas.
El criterio más
común de ajuste de la
dosis es el “tanteo y ajuste progresivo” partiendo de dosis bajas.
Número de inyecciones:
en la DM1: tres dosis al día, 20-30 min. antes de las comidas; en la DM2: una o
dos dosis al día, mañana y noche.
Tamaño de la aguja:
Es muy importante tenerlo en cuenta, ya que la absorción es más rápida cuanto
más profundamente es administrada la insulina: la absorción en el tejido
muscular es mucho mayor que en tejido subcutáneo.
-
|
Indicación |
Tamaño aguja |
|
Niños |
5 mm |
|
Pacientes con normopeso |
8 mm |
|
Pacientes obesos o con sobrepeso |
12 mm |
Para la
inyección no se debe utilizar alcohol
ya que puede inactivar la insulina, no desinfecta y reseca la piel.
Se debe seguir
una rotación adecuada de las zonas de inyección, pero se deberá tener en cuenta
que la absorción de la insulina varía en función de la zona de inyección, en el
siguiente orden, de más a menos absorción: abdomen – brazo –muslo – glúteo.
El
glúteo está indicado como zona apropiada para la administración nocturna.
La
administración de insulina rápida se aconseja realizarla en el abdomen y el
brazo, mientras que la NPH es preferible administrarla en la nalga y el muslo.
La absorción es más rápida con el masaje, baño o ducha caliente.
La absorción es
más lenta cuanto mayor sea el volumen de insulina.
Los
Antidiabéticos orales: Actúan
estimulando la secreción de insulina del páncreas o aumentando la captación de
la glucosa a nivel muscular, se utilizarán en la DM2 que no se controla con
dieta y ejercicio.
Clasificación y
características de las insulinas. (Conselleria de Sanidad, 2004. Guía diabetes).
|
Preparación de Insulina |
Presentaciones |
Inicio de
acción
(horas) |
Acción
máx.
(horas) |
Duración
eficaz de la acción (horas) |
Características |
|
1.1
INSULINAS |
|
Acción corta
Insulina Regular (Soluble) |
Vial 100 Ul/ml
Cartuchos 100 Ul/ml; 1,5 ml
Plumas iny.desech.100
Ul/ml;3ml |
0,5-1 |
2-3 |
3-6 |
Adiciones que
permiten ajustar la insulinemia poslprandial. |
|
Acción Intermedia
NPH |
Vial 100 Ul/ml
Cartuchos 100 Ul/ml; 1,5 ml
Pluma iny.desech. 100 Ul/ml; 3ml
Pluma iny.desech. 100 Ul/ml;3ml
(sistema pen) |
2-4 |
6-10 |
10-16 |
Se utiliza para proporcionar la Insulinemia basal.
Dependiendo de la secreción
basal propia de insulinas pueden precisar dos dosis día. |
|
Acción prolongada
Ultralenta insulina en
suspensión de Za) |
Vial
100 Ul/ml |
6-10 |
10-16 |
18-20 |
Se utiliza
para proporcionar la insulinemia basal, Por su duración puede ser
suficiente con una dosis/día |
|
Insulinas bifásicas (mezclas fijas)
10/90, 20/30. 30/70, 40/60.
50/50 |
Vial 100 Ul/ml
Cartuchos 100 Ul/ml; 1,5 ml
Pluma iny. 100 Ul/ml; 3 ml
(sistema pen) |
0,5-1 h. |
Doble |
10-16 h |
Insulina
bifásica es la mezcla de Insulina corta o regular y NPH o intermedia (la
primera cifra corresponde a la regular), se utiliza en pacientes
estabilizados y una vez determinadas sus necesidades. |
|
1.2
ANÁLOGOS DE INSULINA |
|
Acción rápida
Lispro (Análogo) |
Vial 100 Ul/ml
Cartuchos 100 Ul/ml; 1,5 ml
Pluma iny. 100
Ul/ml; 3 ml |
0,25-0,5 |
0,5-1,5 |
03/04/10 |
Comienzo de
acción casi inmediato. Permite administración inmediata antes de las
comidas. |
|
Acción intermedia
NPL (Insulina lispro
protamina) |
Plumas iny.
100 Ul/ml; 3 ml |
|
|
|
Farmacocinética equivalente |
|
Bifásicas
(mezclas fijas)
a. 25% lispro + 75% NPL.
b. 50% lispro + 50%
NPL. |
Plumas iny.
100 Ul/ml; 3 ml |
|
|
|
Combina el
inicio rápido de acción de Insulina lispro con la duración de la NPI |
Antidiabéticos orales.
Están indicados en los pacientes con DM 2 que no se
controlan con dieta y ejercicio. La clasificación, principales características y
forma de acción son las siguientes:
• FÁRMACOS REGULADORES DE LA SECRECIÓN DE INSULINA:
SULFONILUREAS Y MEGLITINIDAS. Actúan estimulando la secreción de insulina
del páncreas. La elección de un fármaco de este grupo se basa en su
velocidad de absorción, duración de acción, metabolismo y vía de excreción,
ya que no se han demostrado por ensayos clínicos diferencias entre ellos
cuando se administran a dosis máximas efectivas. Constituyen el tratamiento
de elección en pacientes con DM2 sin sobrepeso que no se controlen con dieta
y ejercicio.
• FÁRMACOS SUPRESORES DE LA GLUCOGNEOGÉNESIS HEPÁTICA:
BIGUANIDAS Su mecanismo de acción parece ser la disminución de la
glucogneogénesis y el aumento de la captación de glucosa a nivel muscular.
No producen hipoglucemia, ni aumento de peso. Mejoran las anomalías
metabólicas asociadas al síndrome de resistencia a la insulina. Constituyen
el tratamiento de elección en pacientes con DM2 con sobrepeso que no se
controlan con dieta.
• INHIBIDORES DE LAS ALFA-DISACARIDASA. Son fármacos
que actúan retardando la absorción de los hidratos de carbono a nivel
intestinal y controlando los picos glucémicos postprandiales. Constituyen el
tratamiento de elección en la DM2 no controlada con dieta, cuando la
hiperglucemia basal es moderada y la postprandial intensa
• POTENCIADORES DE LA SENSIBILIDAD A LA INSULINA
TIAZOLIDINEDIONAS O GLITAZONAS Su mecanismo de acción consiste en
aumentar
la sensibilidad periférica a la acción de la insulina, aumentando la
captación y la utilización de la glucosa en la célula muscular y adipocitos.
En principio solo podrán ser indicadas por el endocrinólogo y en terapia
combinada con SU o biguanidas.
Complicaciones de la diabetes.
Hiperglucemia. Es la elevación
de la glucemia. Clínica: poliuria, polidipsia, polifagia, pérdida de peso y
puede evolucionar a descompensaciones hiperglucémicas como la cetoacidosis o la
descompensación hiperosmolar.
La cetoacidosis
se desarrolla cuando el organismo no cuenta con la suficiente cantidad de
insulina. Sin la insulina, el organismo no puede utilizar la glucosa como
combustible. En este caso el organismo descompone las grasas (lípidos) para
utilizarlas como energía. Cuando el organismo descompone las grasas, aparecen
productos residuales denominados cetonas, que al no poder ser todos eliminados a
través de la orina se acumulan en la sangre. Como resultado, puede presentarse
un cuadro de cetoacidosis. La cetoacidosis puede provocar la muerte y requiere
tratamiento inmediato. Los síntomas incluyen: dificultad para respirar, boca muy
seca, náuseas y vómitos y aliento característico con olor frutal.
Tratamiento:
ajuste de la dosis de insulina, si glucemia superior a 300 mg/dl. administrar
insulina rápida c/4 h. y control.
Si deterioro nivel de conciencia: fluidoterapia y remisión al hospital.
Hipoglucemia. Es un concepto
bioquímico y viene definido por una glucemia inferior a 50 mg/dl (2,8 mmol/l) en
sangre capilar ó inferior a 60 mg/dl en sangre venosa.
-
|
Clínica: |
Etiología: |
-
Hambre, sudoración, temblor, ansiedad, mareo, confusión,
palpitaciones, alteraciones sensitivas o motoras transitorias,
comportamiento anormal, dificultad para hablar.
-
Hiperventilación, taquicardia, acaloramiento, insconsciencia, y
convulsiones indican mayor profundidad de la hipoglucemia.
-
Cefaleas matutinas, falta de concentración al levantarse,
pesadillas con signos de hipoglucemias nocturnas.
|
Exceso de insulina o hipoglucemiantes orales. |
|
Retraso en la ingesta de alimentos o cosumo inadecuado. |
|
Enfermedades concomitantes (insuficiencia renal, hepática, Addison,
hipotiroidismo) |
|
Ejercicio intenso o prolongado. |
|
Consumo de alcohol e interacción de ADO con salicilatos, sulfamifas,
beta bloqueantes,
Tetraciclinas, fluoxetina, IMAos, IECAs, alopurinol, isoniacida. |
|
Clasificación: |
Tratamiento: |
|
Asintomática o bioquímica.
|
Paciente consciente:
-
Administrar carbohidratos de absorción rápida o glucosa pura, en
forma líquida.
Equivalentes a 10-20 g. o 1-2 raciones de hidratos de carbono, que
puede repetirse cada 15-30 minutos hasta normalizar la glucemia. |
-
Grave: precisa asistencia sanitaria.
-
Coma hipoglucémico:
situación de extrema gravedad, que requiere diagnóstico y
tratamiento inmediato.
|
Paciente insconsciente:
-
Glucagón 1 mg sc/im o Glucosmón iv
(20-50 ml al 33-50%) y
-
Remisión al hospital. |
Complicaciones crónicas. Las
más importantes son:
-
Oftalmopatía diabética: retinipatía, cataratas, glaucoma.
-
Nefropatía
diabética: deterioro progresivo de la función renal, caracterizado por la
presencia de microalbuminuria.
-
Neuropatía
diabética: es una complicación común de la diabetes en la cual se presenta
daño a los nervios como resultado de una hiperglucemia. Puede ser:
gastrointestinal, genitourinaria, cardiovascular, craneal…
-
Pie diabético: complicación micro
y macrovascular, sumado al estado inmunológico del paciente y factores
externos (calzado, higiene,…)
Pie
diabético: El pie diabético es el síndrome resultante de la interacción de
complicaciones tanto micro como macrovasculares (neuropatía y angiopatía),
sumado al estado inmunológico del paciente y a factores externos, como el tipo
de calzado, higiene, etc., que pueden favorecen la aparición de úlceras e
infecciones locales, pudiendo progresar a gangrena y amputación. En la práctica
clínica, lo más frecuente es que ambas etiologías estén presentes (pie
neuroisquémico) en mayor o menor intensidad. Según predomine una u otra se
encontrará:
• Pie
neuropático. Se da en diabéticos donde predomina la neuropatía. Se caracteriza
por estar eritematoso, caliente, seco, con pulsos saltones, atrofia muscular y a
veces, subedema. El paciente presenta dolor, quemazón, calambres y parestesias
de predominio nocturno.
Como complicaciones características: Osteoartropatía de Charcot: Consiste en la
inflamación de una o varias articulaciones, generalmente del mediopie, seguida
de fracturas y colapso.
• Pie isquémico. Es un pie frío, pálido, con
piel fina, trastornos tróficos, ausencia de pulsos y caracterizado por la
aparición de dolor en reposo, que no mejora con el ejercicio y empeora con la
elevación y el calor y se acompaña de signos de claudicación.
La complicación más frecuente tanto del
neuropático como del isquémico son las úlceras.
EXPLORACIÓN PIE DE RIESGO:
La neuropatía
se explora mediante:
– Tiene una sensibilidad superior al 95% y una
especificidad superior al 80% en la detección de pacientes con pie de riesgo.
– El paciente se colocará el decúbito supino
sobre la camilla de exploración y con los ojos cerrados; a continuación se
presionará con el filamento, que se debe doblar en parte, durante 1-1,5
segundos, y se preguntará al paciente si siente o no su contacto. Las zonas a
explorar no están totalmente consensuadas pero la mayoría de los autores
proponen que como mínimo se aplique en la cara plantar del cada pie sobre las
cabezas del primero, tercero y quinto metatarsiano, los dedos primero y quinto y
sobre el talón, así como entre la base del primer y segundo dedo en la cara
dorsal. No se aplicará sobre zonas con hiperqueratosis importante o con callos.
Si el paciente es incapaz de sentir el
monofilamento cuando se doble, la sensación de tacto ha disminuido por debajo
del umbral de protección. La falta de sensibilidad en 4 de los 10 puntos del
test tiene un 97% de sensibilidad y un 83% de especificidad para identificar la
pérdida de la sensación protectora.
-
Vibración de un diapasón (128 Hrz)
colocado sobre el dedo gordo o cabeza del primer metatarsiano. Se utiliza el
DIAPASÓN GRADUADO DE RYDEL-SEIFFERF: Dispone de unos cursores graduados
desde 0 en la base a 8 en la parte superior. Se aplica la base del diapasón
sobre la cabeza del primer metatarsal. Cuando el diapasón vibra, los
triángulos en el cursor aparecen dobles. El número más próximo que aparece
como punto de intersección de los lados largos de los dos triángulos que
vibran en el momento en que el sujeto cesa de percibir la vibración,
constituye la medida. Debe determinarse 3 veces en cada pie. Las medidas en
cada pie se promedian por separado. Los pacientes vulnerables a las
ulceraciones serían aquellos en los que la lectura fuese < 4.
-
Reflejo aquíleo, dolor al pinchazo
(raíz de la uña de primero o segundo dedo) y temperatura (si se detecta o no
el frío del diapasón). Consiste en que un golpe en el tendón de Aquiles
produce una flexión plantar del pie.
La vasculopatía
se explora mediante:
-
Palpación de los pulsos tibial
posterior y pedio y mejor aún con el cálculo del Índice tobillo/brazo:
presión arterial sistólica a nivel del tobillo y presión arterial sistólica
a nivel del brazo. Normalmente el índice tobillo/brazo suele ser >0,9; en
los casos de claudicación intermitente su valor oscila entre 0,5 y 0,9 y en
el caso de dolor de reposo es <0,5. No debemos olvidar que en las personas
mayores, y más en diabéticos, es frecuente la calcificación de la pared
arterial, dándonos presiones sistólicas anormalmente elevadas e índices
tobillo/brazo >1,5.
-
Oscilometría: Mide la amplitud de la
pulsatilidad arterial, informa groseramente del déficit circulatorio
existente. Tiene baja especificidad y no aporta más información que la
palpación de pulsos.
-
Trastornos tróficos (atrofia del
tejido celular subcutáneo, piel brillante, ausencia de vello en dorso del
pie y onicogriposis) y comprobar la temperatura de los pies con el dorso de
nuestra mano.
-
Radiografía: ante una úlcera que
evolucione tórpidamente, está indicada la realización de una radiografía
para valorar afectación ósea.
Para prevenir las lesiones en los pies, una persona con diabetes
debe adoptar una rutina diaria de revisión y cuidado de los pies.
La Educación
para la Salud en este sentido dirigida a los pacientes diabéticos, debe incluir
los siguientes consejos:
-
Revisarse los pies cada día e informar de cualquier úlcera, cambio o
signo de infección.
-
Lavarse
los pies todos los días con agua tibia y un jabón suave, y luego
secarlos muy bien.
-
Suavizar la piel seca con una loción o con vaselina.
-
Protegerse los pies con zapatos cómodos, que ajusten bien.
-
Ejercitarse a diario para promover una buena circulación.
-
Visitar
a un podólogo para que identifique problemas en los pies o para que
extirpe callos o callosidades en los mismos.
-
Quitarse los zapatos y las medias en la consulta de diabetes, para
control y recordarle que los examine.
-
Dejar
de fumar, pues el consumo de tabaco empeora el flujo de sangre a las
extremidades.
5. BIBLIOGRAFÍA.
-
Guía de Práctica Clínica sobre Diabetes
tipo 2. GuíaSalud. Biblioteca de Guías de Práctica Clínica del Sistema
Nacional de Salud. 2009.
-
Diabetes. Guía de Actuación Clínica en A.
P. Conselleria de Sanidad. Generalitat Valenciana. 2003.
-
Adaptación a la Guía de Actuación Clínica:
Diabetes. Mejora de la Consulta de Enfermería. Conselleria de Sanidad.
Generalitat Valenciana. 2004.
-
Conselleria de Sanitat. Informe Técnico
sobre la asistencia al paciente diabético en la Comunidad Valenciana.
Monografías Sanitarias, Serie G, nº 8. Valencia: Conselleria de Sanitat i
Consum, 1994.
-
Documento Consenso Resumen sobre los
cuidados del pie en personas con diabetes y de la exploración del pie
diabético. Servicio Andaluz de Salud. 2006.
-
Plan de salud de la Comunidad Valenciana
2005-2009. Conselleria de Sanidad. Generalitat Valenciana.
-
Principios de Medicina Interna. Harrison 19
Ed. Edición Digital. 2016.
-
Guía de Actuación de Enfermería: Manual de
Procedimientos. Conselleria de Sanitat. Generalitat Valenciana. 2007.
-
Martín Zurro A, Cano Pérez JF. Manual de
Atención Primaria. Organización y pautas de actuación en la consulta. Doyma.
Barcelona. 2014.
-
Sociedad Española de Medicina Familiar y
Comunitaria. Programa de Actividades Preventivas y de Promoción de Salud en
Atención Primaria. Guías Clínicas, Guías de Práctica de la Salud y Guías
Terapéuticas. 2016.



|

![]()
 Página adherida
al Proyecto HUGES: Humanizando la Gestión Sanitaria.
Página adherida
al Proyecto HUGES: Humanizando la Gestión Sanitaria.